Le cartilage articulaire couvre harmonieusement les extrémités osseuses, permettant un glissement optimal des surfaces articulaires.
La dégradation et l’usure de ce cartilage caractérisent l’arthrose.
Cette condition peut apparaître spontanément avec le vieillissement ou être consécutive à une blessure post-traumatique, comme une fracture ou une luxation.
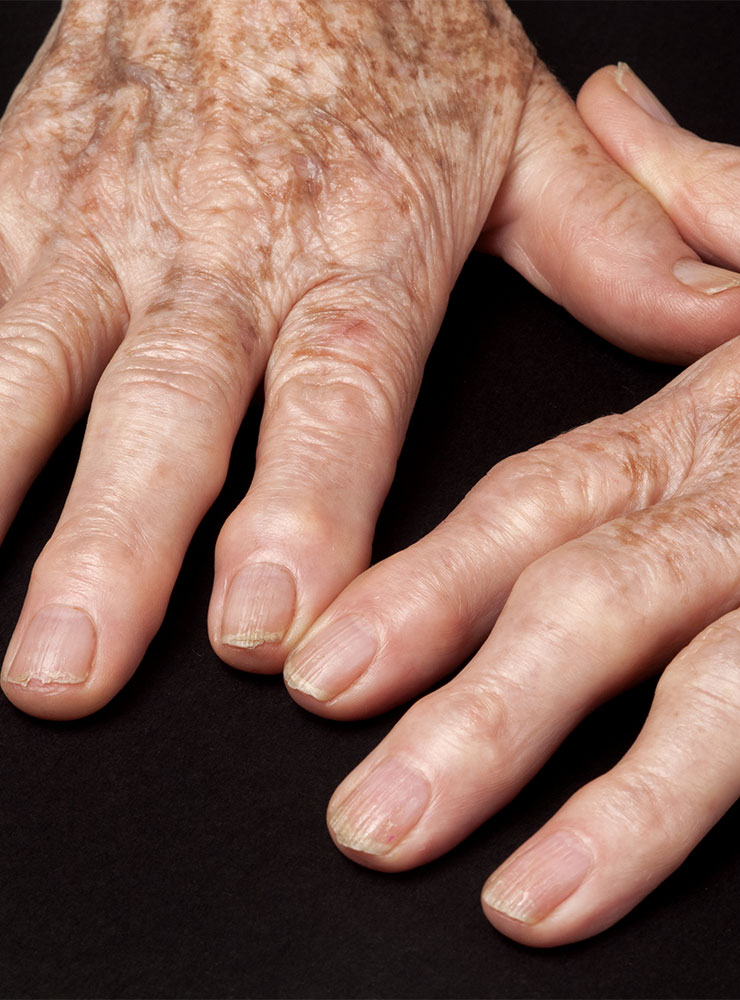
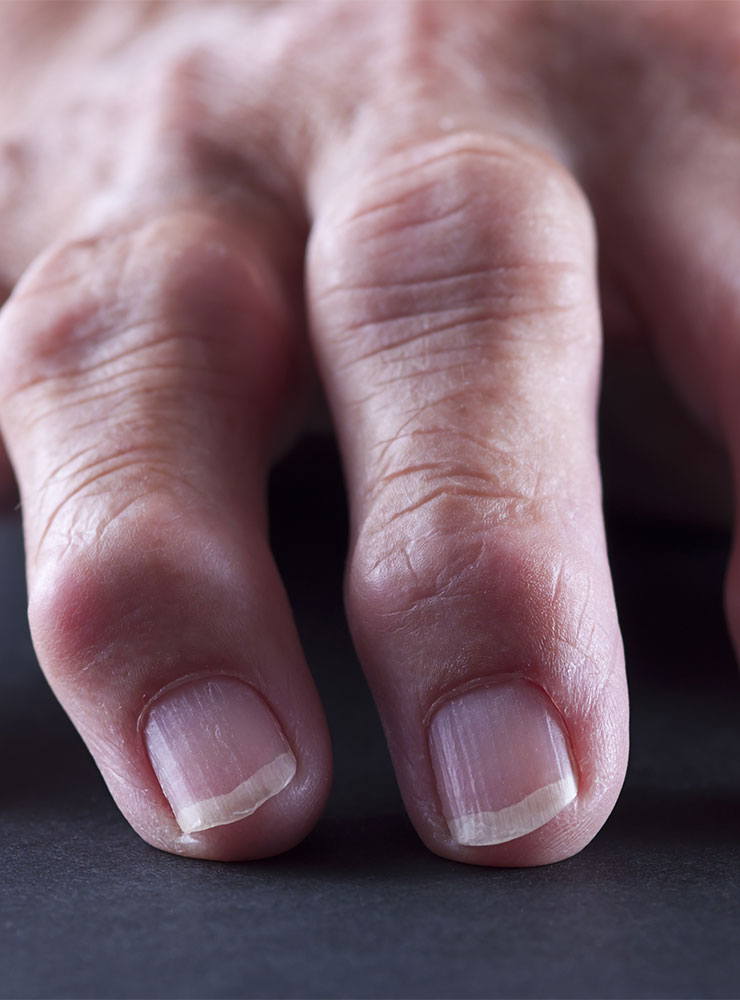
L’arthrose des doigts longs, également connue sous le nom d’arthrose digitale, est une affection dégénérative qui affecte les articulations des doigts.
Deuxième forme d’arthrose la plus fréquente, elle se caractérise par une usure progressive du cartilage articulaire, entraînant douleur, raideur et perte de mobilité.
Cette condition touche principalement les articulations interphalangiennes distales (IPD), et plus rarement les articulations interphalangiennes proximales (IPP) et métacarpo-phalangiennes (MCP).
Particulièrement prévalente chez les femmes autour de la cinquantaine, sa fréquence augmente avec l’âge et les antécédents familiaux. L’arthrose des doigts longs n’est pas seulement une source d’inconfort, mais une condition affectant la qualité de vie au quotidien.
Elle est similaire à celle de l’arthrose commune, impliquant une dégradation du cartilage, des modifications de l’os sous-chondral, avec ou sans réaction inflammatoire.
Avec l’âge, le cartilage de cette articulation peut se détériorer, entraînant un contact direct entre les os, ce qui provoque des douleurs et des déformations du pouce.
Les symptômes de l’arthrose digitale se manifestent par des douleurs, un gonflement articulaire et une raideur. La douleur, symptôme principal, peut varier en intensité et affecter une ou plusieurs articulations.
Elle peut évoluer selon un mode inflammatoire, accompagné d’un gonflement articulaire.
Les déformations sont caractéristiques de cette pathologie. Elles peuvent être dorso-latérales, fusiformes, symétriques ou asymétriques, et sont appelées nodosités de Bouchard aux IPP ou d’Heberden aux IPD. Selon l’évolution de la destruction articulaire, des déviations phalangiennes peuvent être observées de face comme de profil.
Le préjudice esthétique qui en découle est souvent un motif de consultation.
Ces douleurs et cette raideur entraînent une gêne fonctionnelle, limitant les amplitudes articulaires et rendant la préhension difficile.
Le diagnostic de l’arthrose digitale est principalement clinique. Cependant, il est courant de réaliser un bilan radiographique standard de la main et du poignet, incluant des vues de face et de profil pour bien visualiser les chaînes articulaires.
L’analyse des radiographies permet de classer l’atteinte articulaire en fonction du degré d’usure du cartilage, de la réaction osseuse périphérique, et d’évaluer l’importance des déformations ou des déviations des structures osseuses.
Sans intervention thérapeutique, l’évolution de l’arthrose digitale est généralement invalidante, marquée par des douleurs et une gêne fonctionnelle.
Toutefois, au fil du temps, les douleurs peuvent diminuer voire disparaître, laissant place à des articulations raides et déformées.
Le traitement vise à soulager la douleur, à prévenir les déformations et à préserver la mobilité fonctionnelle des doigts.
La prise en charge combine des traitements médicamenteux, non médicamenteux et chirurgicaux.
LE TRAITEMENT MÉDICAL
Étant donné qu’il n’existe pas de traitement médical spécifique pour l’arthrose, les interventions sont principalement symptomatiques, visant à soulager la douleur et à améliorer la fonction. Les options thérapeutiques incluent, seules ou en combinaison :
・Antalgiques tels que le paracétamol : Utilisés pour soulager la douleur.
・Anti-inflammatoires stéroïdiens ou non stéroïdiens : Réduisent l’inflammation et la douleur.
・Topiques AINS : Appliqués localement pour diminuer l’inflammation et la douleur.
・Injections intra-articulaires de corticoïdes ou d’acide hyaluronique : Visent à réduire la douleur et l’inflammation, et à améliorer la lubrification articulaire.
・Port d’orthèses (nocturnes) : Utilisées pour réduire la douleur plus que pour corriger les déformations.
・exercices réguliers de mobilisation articulaire et de préhension : Aident à préserver la fonction des doigts et à maintenir la mobilité.
LE TRAITEMENT CHIRURGICAL
La chirurgie est envisagée en raison du caractère extensif et diffus de l’arthrose digitale.
La persistance de la douleur, les déformations, l’impotence fonctionnelle, voire l’aspect inesthétique peuvent amener le patient à demander, ou le chirurgien à proposer, une intervention chirurgicale.
Plusieurs types d’interventions peuvent être proposés selon la localisation, la cause et le degré d’usure de l’articulation :
1. L’arthrodèse : Ce geste radical supprime définitivement toute mobilité des deux phalanges fusionnées. Il est proposé pour traiter les articulations interphalangiennes distales (IPD) et interphalangiennes (IP) du pouce.
・Fixation des phalanges : Réalisée à l’aide d’une agrafe intra-osseuse permanente, sans besoin d’ablation secondaire.
・Consolidation osseuse : Obtenue en 1 mois et demi à 2 mois, avec de très bons résultats sur la douleur et l’aspect esthétique, mais avec une perte définitive de la mobilité de l’articulation distale, sans réelle conséquence fonctionnelle.
2. La synovectomie avec résection des ostéophytes : Cette intervention vise à réduire le volume articulaire en réséquant les formations osseuses périarticulaires et la synoviale inflammatoire, tout en préservant les insertions tendineuses et les ligaments.
Ce traitement est plutôt palliatif et non curatif, il laisse en place le cartilage endommagé tout en réduisant les symptômes.
3. L’arthrodèse : L’avantage théorique de maintenir une articulation mobile par rapport à l’arthrodèse est souvent limité. Les résultats sont parfois mitigés en raison de la persistance de la douleur, de l’épaississement articulaire et de la raideur accrue.
4. L’arthroplastie prothétique : Cette intervention est recommandée lorsque l’articulation touchée a une mobilité fonctionnelle essentielle, comme l’articulation interphalangienne proximale (IPP). L’arthrodèse ne devrait être envisagée que comme un dernier recours dans ces cas. Options disponibles :
・Implant en silicone : Fonctionne comme un « espaceur » entre les deux phalanges, sans restaurer pleinement la fonction articulaire.
・Prothèse anatomique modulaire : Une véritable prothèse de resurfaçage qui permet de rétablir des mouvements articulaires précis.
Ces prothèses sont efficaces pour réduire la douleur et l’inflammation et stoppent la progression destructrice de l’arthrose.
Il est important de comprendre qu’aucun acte chirurgical n’est dénué de risques de complications secondaires.
Conformément à la législation en vigueur, il est de notre devoir de vous informer des complications potentielles associées à l’intervention chirurgicale qui vous est proposée.
Bien qu’il ne soit pas possible d’énumérer de manière exhaustive toutes les complications possibles, la liste fournie comprend les principales complications documentées dans la littérature médicale ainsi que dans l’expérience individuelle de chaque chirurgien.
Il est à noter que certaines de ces complications pourraient nécessiter un traitement spécifique ou une réintervention dans un délai variable, et qu’elles pourraient entraîner des séquelles plus ou moins importantes.
Complications courantes de la chirurgie de la main :
1. Hématomes
2. Infections
3. Syndrome algo-neuro-dystrophique
Complications spécifiques à la chirurgie d’une prothèse articulaire :
1. Infection de la prothèse
2. Luxation de la prothèse
3. Désolidarisation et mouvement des composants prothétiques
4. Usure de certaines pièces prothétiques
5. Raideur et perte de mobilité articulaire
6. Réactions allergiques aux métaux (rare), intolérance
Les risques et la survenue de complications dépendent de plusieurs facteurs, notamment le stade de progression de la pathologie, les techniques chirurgicales employées, l’expertise du chirurgien et, dans une certaine mesure, le comportement du patient.
Il est crucial de ne pas surestimer les risques, mais de reconnaître que toute intervention chirurgicale, même en apparence simple, comporte des aléas.
Faire appel à un chirurgien spécialisé dans les affections de la main garantit qu’il possède la formation nécessaire pour anticiper et gérer ces éventuelles complications avec efficacité.
Le Docteur STIVALA, chirurgien de la main reconnu par la Fédération Européenne de Chirurgie de la Main (FEESH) est spécialisé dans le traitement de cette pathologie.
EN CONSULTATION
La première consultation est indispensable car elle permet au Docteur STIVALA de vous poser des questions médicales et ainsi que de faire le point sur vos attentes et demandes.
Pendant votre rendez-vous, un bilan complet est réalisé (examen clinique, anamnèse).
Enfin, une proposition et une discussion d’un le plan de traitement sur mesure vous sera soumis. La chirurgie sera expliquée, avec ses bénéfices et ses risques.
Pour compléter le bilan initial, des examens complémentaires (radiographies et/ou scanner) vous seront prescrits. Des fiches d’information des sociétés savantes et un devis détaillé vous seront remis à la fin de votre rendez-vous.
Une date opératoire peut alors être proposée avec remise en main propres des ordonnances et des consignes pré et post-opératoires (rendez-vous d’anesthésie, rendez-vous de contrôle etc…).
Si vous avez des interrogations avant le jour de l’intervention, votre chirurgien pourra vous recevoir / répondre par téléphone ou par mail.
EN CLINIQUE
Lors de votre arrivée à la clinique, le Docteur STIVALA échangera une dernière fois avec vous de l’opération avant votre entrée au bloc.
Vous allez ensuite être accueilli/e par l’équipe du bloc opératoire et d’anesthésie qui vous accompagnera en salle d’opération et vous préparera à l’intervention en toute sécurité.
L’intervention se déroule sous anesthésie loco-régionale / WALANT / générale et sa durée est variable selon la technique utilisée.
APRÈS L’INTERVENTION
Le Docteur STIVALA vous revoit de manière systématique dès la sortie de salle d’intervention. Vous pouvez rentrer à votre domicile le jour même (séjour ambulatoire).
Il est important de suivre attentivement les consignes post-opératoires du Docteur STIVALA pour garantir une récupération sans problème.
Les consultations de contrôle initiales vous seront données dès la programmation du bloc opératoire, à l’issue de la deuxième consultation.
Selon votre profession et le type de chirurgie une période de repos est à organiser (au moins de 1 mois). Un arrêt de travail sera dispensé.
Tout au long de la prise en charge, Le Dr STIVALA est à votre disposition pour vous accompagner, vous revoir ou vous rassurer.
Vous trouverez les réponses aux questions les plus posées.
Pour toute autre question ou renseignement, contactez-nous par téléphone ou laissez-nous un commentaire.
Le Dr. Alessio Stivala vous répondra dans les meilleurs délais.
Sommaire
Informations
Durée de l’intervention : Environ 1 heure
Anesthésie : Loco-régionale | Walant | Générale
Durée d’hospitalisation : 1 jour (ambulatoire)
Durée de convalescence : 15 jours
Arrêt d’activités sportives : 1 mois
Tarifs : Voir les tarifs